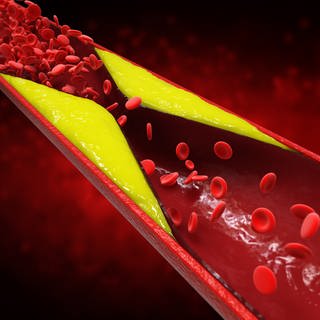
Das Herz ist umgeben von Herzkranzgefäßen. Sie versorgen den Muskel pausenlos mit Blut und Sauerstoff. Über viele Jahre können darin Ablagerungen entstehen und die Gefäße verengen. In Deutschland leben rund sechs Millionen Menschen mit einer koronaren Herzerkrankung, also einem großen Risikofaktor für einen Herzinfarkt.
Was passiert bei einem Herzinfarkt?
Bei einem Herzinfarkt verstopft mindestens eines der Gefäße. Der Blutfluss wird gehindert. Das nicht mehr versorgte Gewebe stirbt allmählich ab. Je später der Patient Hilfe bekommt, desto schwerer sind oft die Folgen.
Ein Herzinfarkt ist lebensgefährlich - doch mit moderner Medizin wird immer mehr Patienten geholfen. Anschließend kann eine Reha das Risiko für weitere Infarkte drastisch senken.
Unfall oder Herzinfarkt Erste Hilfe und Herzdruckmassage: Das sollte jeder wissen
Auch wenn der Erste-Hilfe-Kurs schon ein paar Jahre zurückliegt: Mit diesen Tipps kann jeder von uns Leben retten.
Symptome für einen Herzinfarkt: typische und untypische
Enge und sehr starke Schmerzen in der Brust, die in den linken Arm ausstrahlen können, Atemnot und Todesangst - das sind typische Anzeichen, die auf einen Herzinfarkt hinweisen. Allerdings sind die Symptome nicht immer so eindeutig - und manche nehmen sie nicht ernst genug, was verheerende Folgen haben kann.
Professor Thomas Nordt, Facharzt für Innere Medizin mit Schwerpunkt Kardiologie am Klinikum Stuttgart, beschreibt andere, untypische Symptome so:
- Die Schmerzen können auch in den Unterkiefer ausstrahlen, in den rechten Arm, den Oberbauch.
- Manchmal haben Patienten mit einem Herzinfarkt nur Kieferschmerzen oder Oberbauchschmerzen.
- Häufig sind auch Herzinfarkte ohne Brustkorbschmerzen, aber mit plötzlich eintretender Atemnot.
- Besonders schwer zu entdecken sind die Herzinfarkte bei Patienten, die plötzlich ohnmächtig werden oder eine Synkope, einen Kreislaufkollaps, erleiden.
Richtig reagieren bei Herzinfarkt-Symptomen
Der Facharzt rät, sich umgehend in ärztliche Behandlung zu begeben - zum Hausarzt, in die Notaufnahme, in die Chest Pain Unit eines Krankenhauses - um festzustellen, ob ein Herzinfarkt vorliegt.
Hier ist das EKG eine Schlüsseldiagnose. Möglicherweise kann es auch Entwarnung geben.
Männer erleiden Infarkt häufiger - Frauen sterben öfter daran. Warum?
Professor Nordt erklärt, bei Frauen seien - häufiger als bei Männern - die Symptome des Herzinfarktes untypisch. Das heißt, es tritt nicht der typische starke Schmerz im Brustkorb auf. „Frauen haben bevorzugt plötzlich auftretende Luftnot oder fallen einfach um, synkopieren.“ Dadurch werde die Diagnose Herzinfarkt erst später oder gar nicht gestellt.
„Und je später die Diagnose gestellt wird, umso später greift die Behandlung, umso geringer werden die Chancen auf Wiederherstellung.“
Der Experte ermutigt alle und besonders Frauen, wenn etwas nicht stimmt, lieber einmal mehr beim Arzt nachzufragen. „Lieber fünfmal umsonst, als einmal zu spät.“
Wichtige Risikofaktoren für einen Herzinfarkt
Faktoren, die wir nicht beeinflussen können, sind Alter und Geschlecht. Bei Männern steigt das Risiko, und mit dem Alter ebenfalls.
Aber es gibt Werte, die man leicht messen und auch beeinflussen kann: etwa Bluthochdruck und Cholesterin. Auch durch Rauchen, Typ-2-Diabetes, Übergewicht und Bewegungsmangel sowie Stress steigt das Risiko für einen Herzinfarkt. Eine Schlafapnoe, also kurze nächtliche Atemaussetzer, erhöht das Herzinfarktrisiko laut Studien ebenfalls deutlich – und ist behandelbar.
Unentdeckte Ursachen Volksleiden Bluthochdruck - falsche Diagnosen, wirksame Medikamente
Bluthochdruck kann falsch behandelt zu Herzinfarkt und Schlaganfall führen. Warum die wahren Ursachen oft unerkannt bleiben, wirksame Medikamente und was Hormone damit zu tun haben.
Den größten Einfluss haben also die von Betroffenen beinflussbaren Risikofaktoren. Anhand dieser Faktoren kann jeder sein Risiko bestimmen. Es gibt Tabellen, die zeigen, wie hoch das Risiko ist, in den nächsten fünf oder zehn Jahren einen Herzinfarkt zu erleiden.
Gesundheitsrisiko Cholesterin: Wie viel ist zu viel, und wie bekommt man es in den Griff?
Hohe Cholesterin-Werte sind ein Risikofaktor für Herzinfarkt und Schlaganfall - besonders das gefährliche LDL-Cholesterin. Ein weiteres Problem: Wir können das nicht selbst erkennen.
Gibt es Warnzeichen, die vorher auf einen Herzinfarkt hinweisen?
Patienten mit Engstellen an den Herzkranzgefäßen, die Probleme machen, spüren mit Belastung Enge im Brustkorb schon vorher. Es gibt aber auch Patienten mit Engstellen ohne Symptome. Sie werden vom Herzinfarkt wie von einem Blitz aus heiterem Himmel getroffen.
Gefäßverkalkung Arteriosklerose: Warnsignale – und was man aktiv dagegen tun kann
Bei Arteriosklerose bleiben Gefäßverengungen lange unbemerkt. Gefährliche Folgen: Herzinfarkt und Schlaganfall. Das Risiko lässt sich senken und vorbeugen, auch ohne Medikamente.
Die Behandlung eines Herzinfarkts
Es gibt verschiedene Möglichkeiten der Behandlung. 80 bis 90 Prozent der Betroffenen werden erfolgreich durch interventionelle Kardiologie, durch Aufdehnung durch Stent, behandelt. Außerdem gibt es die Möglichkeit eines Bypasses.
Für einen Stent wird ein feiner, biegsamer Schlauch, der Herzkatheter, durch ein Blutgefäß in der Leiste oder im Arm bis zur Engstelle am Herzen vorgeschoben. Dort dehnt sich ein Ballon auf und entfaltet den sogenannten Stent - eine Gefäßstütze aus Metall. Sie soll den Bereich dauerhaft offenhalten.
Professor Nordt sagt, erst wenn die Engstellen so zahlreich, langstreckig oder komplex sind, dass sie mit Stents nicht mehr zu behandeln sind, wird der Herzchirurg mit einer Bypass-Operation helfen. Hier werden mit Gefäßen aus dem Körper des Patienten die Engstellen überbrückt. Das betrifft aber nur fünf bis zehn Prozent der Patienten.
Herzinfarkt – so wichtig ist die Reha danach
Neben einer medikamentösen Therapie sollten Herzinfarkt-Patienten unbedingt eine kardiologische Rehabilitation in Anspruch nehmen. Studien zeigen, dass Herzinfarkt-Patienten, die an einer Reha teilnehmen, bis zu 50 Prozent seltener einen weiteren Herzinfarkt erleiden.
Professor Nordt betont, dass durch die Reha nach einem Herzinfarkt die Lebenserwartung und -qualität deutlich verbessert werden. „Es gibt so viele gute Gründe für eine Reha. Deshalb ist es überraschend, dass fast die Hälfte der Patienten davon keinen Gebrauch macht. Denn es geht wirklich um zusätzliche Lebensjahre, die man haben kann.“
Ernährungsumstellung üben: herzgesunde, mediterrane Ernährung
In der Rehaklinik können Patienten lernen, gesünder zu leben, um ihr Herz zu schützen. Eine Herausforderung ist für viele die Ernährungsumstellung. Ernährungsberater helfen dabei.
Studien belegen: Die sogenannte mediterrane Ernährung kann das Risiko für einen erneuten Herzinfarkt deutlich senken. Der Verzehr von rotem Fleisch, Wurst und Käse soll zum Beispiel reduziert werden bei Problemen mit Cholesterin oder Bluthochdruck.
Herzgesund sind zuckerarmes Obst und viel frisches Gemüse, außerdem extra natives Olivenöl, Lachs, Nüsse und Vollkornprodukte. Eher zu meiden sind neben Fleisch und Wurst: Butter und Gebäck, salzige Fertigprodukte, Süßigkeiten und Weißmehl-Produkte.
In der Reha lernen Patientinnen und Patienten, wie sie sich auch zuhause einfach und herzgesund ernähren können. Eine Faustregel lautet zum Beispiel: drei Mal am Tag Gemüse, zwei Mal am Tag Obst.
Gesunder Genuss Mediterrane Ernährung – Olivenöl für Herz und Kreislauf
Bei der Mittelmeer-Diät steht Olivenöl löffelweise im Ernährungsplan. Das ist lecker und sehr gesund. So integriert man Gemüse, Fisch, Obst und Co. lecker in den Alltag.
Bewegung lernen: regelmäßig Kraft und Ausdauer trainieren
Ein weiterer wichtiger Baustein im Reha-Konzept ist die medizinische Trainingstherapie, ein gezieltes körperliches Training unter Aufsicht. Sport reduziert das Herzinfarktrisiko - besonders, wenn man bereits einen Infarkt erlitten hat.
Bewegung als Prävention Wieso Sport so wichtig ist
Sport macht nicht nur fit und (noch) schöner. Bewegung spielt auch eine entscheidende Rolle dabei, schwerwiegenden Erkrankungen vorzubeugen. Was bewirkt Sport im Körper?
Regelmäßiges Ausdauertraining, fünf Mal pro Woche für mindestens 30 Minuten, ist die beste Medizin. Es senkt den Blutdruck und das Cholesterin, stärkt den Herzmuskel, hilft beim Abnehmen - und man fühlt sich dadurch auch besser.
Zusätzlich ist ein moderates Krafttraining möglich, etwa zwei Mal die Woche. In der Reha werden die Patienten angeleitet und die Therapie überwacht. Viele Patienten fühlen sich anfangs unsicher, ob die Art und die Dauer der Belastung durch Sport zu ihrem Befinden passt. Oft hilft es, etwa mit einer Smartwatch, die Gesundheitsdaten selbst zu kontrollieren.
Fitness messen Smartwatch: Sind die Gesundheitsdaten verlässlich?
Teuer von Apple oder günstig: Uhren für die Fitness sind im Trend. Smartwatches zählen Schritte, dokumentieren Training, setzen Notrufe ab, zeichnen EKG auf. Was taugen die Daten?
Psychologische Unterstützung in der Reha
Viele Patienten haben nach einem Herzinfarkt Ängste und machen sich Sorgen um ihren Gesundheitszustand. Um sich davon nicht unterkriegen zu lassen, lernt man in der Reha verschiedene Entspannungstechniken wie autogenes Training.
Außerdem bekommen Betroffene eine psychologische Unterstützung. Psychologen hören zu und geben Tipps, wie sich die Ängste künftig vermeiden lassen. Übungen zur Entspannung, gegen Ängste und Gedankenkreisen helfen vielen, wieder positiver zu denken.
Welche Medikamente sollten Herzinfarkt-Patienten bekommen?
Facharzt Professor Nordt berichtet: „In der Regel verlassen die Patienten, wenn sie leitliniengerecht behandelt werden, mit fünf Medikamenten die Klinik. Zwei Medikamente, um die Klebrigkeit der Blutplättchen zu reduzieren - ein drittes Medikament, um das Cholesterin zu senken. Zudem zwei Medikamente, um die Pumpfunktion des Herzens zu stabilisieren oder zumindest etwas zu verbessern.“
Müssen die Medikamente ein Leben lang eingenommen werden?
Wenn nach einem Jahr nach dem Herzinfarkt alles gut verlaufen ist, kann in der Regel eines der beiden plättchenhemmenden Medikamente weggelassen werden. Das heißt, es bleiben vier Medikamente.
Wenn der Patient rechtzeitig in die Klinik kam und behandelt wurde, die Pumpfunktion des Herzens keinen Schaden genommen hat, kann weiter reduziert werden von vier auf zwei Medikamente.
Am Ende bleibt immer ein Aggregationshemmer, ein Plättchenhemmer und der Cholesterinsenker. Der Plättchenhemmer ist meistens Aspirin in einer niedrigen Dosis, in Deutschland 100 Milligramm am Tag.